

�l���r�g��2020-03-30���ٷ���t�W�QՓ���g�[��1��
ժ Ҫ�� ժҪ��Ŀ��̽ӑ����Ů��2�������߹Ǵ��x��־�����������������Ժ�ȷ��ڿ�סԺ44������Ů��2��������(����^����)�ĹǴ��x��־���M�Йz�y�������߸������̷֞�����1�M(������10��)������2�M(������10��);�����ǻ�Ѫ�t����ˮƽ(HbA1c
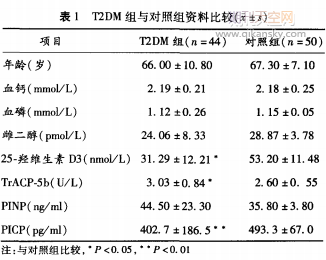
����ժҪ��Ŀ��̽ӑ����Ů��2�������߹Ǵ��x��־�����������������Ժ�ȷ��ڿ�סԺ44������Ů��2��������(����^����)�ĹǴ��x��־���M�Йz�y�������߸������̷֞�����1�M(������<10��)������2�M(������≥10��);�����ǻ�Ѫ�t����ˮƽ(HbA1c)�֞�����3�M(HbA1c<8%)������4�M(HbA1c≥8%)��Ŀǰ�R���Ͻ��h���껼��HbA1cˮƽ������<8%���ˡ�ͬ�r�xȡ��Ժ50���w�z����Ů�����錦�սM���Y��(1)���M25.�u�S����D3��I��ǰ�zԭ����ĩ��(c��)ǰ��(PICP)���@�����������սM��������ʯ��A������ø(TrACP-5b)�^���սM���@���ߣ����нyӋ�W�(P<0.05)��(2)����2�M����ѪI��ǰ�zԭ����ĩ��(N��)ǰ��(PINP)��PICPˮƽ���@��������1�M����(P<0.05)����TrACP-5bˮƽ����1�M���ƶ�����25.�u�S����D3�t�o���@�yӋ�W���(3)����3�MѪPINP��PICP���@��������4�M��TrACP-5b����4�M������ڽyӋ�W���x(P<0.05)��(4)HbAlc�cPINP��PICP��TrACP-5b�����@�����P�ԣ����ƶ����cPINP��PICP��25һ�u�S����D3��TrACP-5b�o���@���P�ԡ��YՓ2�������ߵĹ��γɽ��ͣ������������ӡ��@��ʾ�����ߵĹ��|�γɜp�������|�Ɖ����ӡ��S�������̵����L�����ߵĹ��|�γ����ʜp�������������ӡ�Ѫ�ǿ��Ʋ��ѕ����ǵ��γɼ����|�����ծa��Ӱ푣���������Ѫ�ǿ��ƿ���Ч�Ӿ����|�����Mչ��
�������P�I�~��2������;�Ǵ��x;�ƶ���;�ǻ�Ѫ�t����
����2������(T2DM)��һ�Nȫ�����x�Լ�����������IJ��l�Y���ۼ��C�w�����M�������|����(oste.oporosis��OP)�������ڹ���ϵ�y�г��F���Ҋ��һ�N���l�Y�������˺�T2DM������OP�ĸ�Σ��Ⱥ�����Ј��ָ����������T2DM�ϲ�OP�İl���c���γ������������P…��������Ů�Ի������������������c��OP�İl�����h����ͬ�g���ԡ�����OP���¹��ۣ����Ըߣ�ʹ�����ί��Ϳ��������y�����ػ��߽���ؓ���������о����������Թ��|����(dia.beticosteoporosis��DO)�İl�����ѽ��_��50%��60%�����_�\���M�й��ܶȜy����������һ�������ơ��ǘ�־�ﲻ�H�����Á��O�yOP�����ί��ĕrЧ�Ժͯ�Ч��߀���������A�y���۵��L�U_2����I��ǰ�zԭ����ĩ��(N��)ǰ��(PINP)��I��ǰ�zԭ����ĩ��(C��)ǰ��(PICP)��25-�u�S����D3�Ƿ�ӳ���γɵ�����ָ�ˣ�������ʯ��A������ø(TrACP-Sb)�鷴ӳ���|���յ�����ָ�ˡ���ԇ�ͨ�^�����γɡ�������ָ���о��������^����Ů��T2DM���߹Ǵ��x���c�����P���أ����Mһ�����ڰl�F�A�y�����p�ٺ�OP�İl����
����1�����c����
����1.1����2011��3����7����Ժ�ȷ��ڿ�סԺŮ�������겡�ˣ���������Ҫ��(1)����1999��WHO�����\�༰���͘˜ʴ_�\��T2DM��(2)�ų������������^�l��OP�ļ������נ��ٹ��ܿ��M�Y���נ����ٹ��ܿ��M�Y���L�����P���ס��I�K�����ȡ�(3)�o�L���P��ʷ��δ������Ƥ�|���ء��S����D3���}����Ӱ푹Ǵ��xˎ�(4)�ų�40�qǰ�^���ߡ����ѳ��г��g�ߡ����x����44�������g49—89�q��ƽ��(66.0±10.8)�q���xȡ2011��3����Ժ50��Ů���w�z���������錦�սM��ƽ�����g(67.3±7.1)�q��
����1.2����
����1.2.1����ָ�˙z�y�������x����ӛ����g�����̣����ڿո�8h���ȡ�o�}Ѫ���\��ȫ�Ԅ����������M��Ѫ�}��Ѫ�ס�Ѫ������ָ�˷�������������biorad��˾�a�ǻ�Ѫ�t����(HbA1c)����ϵ�y��ԇ���z�yHbA1c��ELISA���y��25һ�u�S����D3��TrACP-5b��PINP��PICP��25һ�u�S����D3��TrACP-5b�z�yԇ���о���Ӣ��IDSLtd��˾���a��PINP��PICPԇ��������ʿ�_�Ϲ�˾���a��
����1.2.2�ֽM�˜ʣ������Ƿ������֞�T2DM�M���������սM��T2DM�M�������̷֞�<10��M(T2DM1�M)��≥10��M(T2DM2�M)��T2DM�M��HbA1cˮƽ�֞�<8%�M(T2DM3�M)��≥8%�M(T2DM4�M)��Ŀǰ�R���Ͻ��h������HbA1cˮƽ������<8%���ˡ�
����1.2.3�yӋ�W̎������Ӌ���Y���þ���±�˜ʲ��ʾ��2�M����֮�g�ı��^��t�z��P<0.05���нyӋ�W���x���������P���������P���������Ͼ�ͨ�^SPSS13.0�yӋܛ���M�нyӋ�W̎����
����2�Y��
����2.1����ָ�˱��^T2DM�M25.�u�S����D3��PICP���@�p��(P<0.05��P<0.01);��TrACP-5b����(P<0.05)��Ҋ��1���cT2DM1�M���^��T2DM2�M����PINP��PICPˮƽ���@�p�ͣ�TrACP-5b���@����(P��<0.05);�cT2DM�M3�M���^��T2DM4�M����PINP��PICP���@�p��(P<0.05��P<0.01)��TrACP.5b���@����(P<0.05)��Ҋ��2��
����2.2T2DM�MHbA113�cPINP��PICP��TrACP-Sb���P�Է���HbA1c�cPINP��HCP��TrACP-Sb�����@�����P��(P<0.05);���ƶ����cPINP��PICP��25һ�u�S����D3��TrACP-5b�o���@���P�ԣ�Ҋ��3��
�������]��x��sci��䛵Ĺǿ��ڿ�
����3ӑՓ
����DO���^�l��OP���仼���ʈ����һ������������9.8%һ66.8%�����ܴ��ԭ������c�y���������{�댦����\���˜ʲ�ͬ���PJ��������������Ů�ԣ��^�����ꔵԽ�ã��l��OP���L�U��Խ�������о��@ʾPINP��PICP�ǹ��γɸ����خ������е�ָ�ˣ����ܼ���Ӱ�j��TrACP-5b��Ҫ�����ƹǼ���ጷţ��z�yѪ����TrACP-5b��ˮƽ���Է�ӳ�w���ƹǼ����Ļ��Ժ����ՠ�B��TrACP-5b�������خ��Ըߣ��Y�����ܕ�ҹ׃�����ʳ���Ρ��I�ȼ�����Ӱ푣��ѽ��ɞ�ڶ��������յ�������־������ڵĹ��|�z�y�ͽ����۵��L�U������Ҫ���á�Duarte���о��C������B�c���D�Q���P������K����OP��һЩ�����R��ԇ��о�Ҳ���_�@ʾ�������cOP�����L�U�������P��
������ԇ�����l�FT2DM�MPICP��25.�u�S����D3�ȹ��γ�ָ�����@�����������սM����TrACP-5b�ȷ�ӳ�ƹǼ������Ե�ָ���^���սM���@���ߣ��Ҳ���нyӋ�W���x(P<0.05)���@Щ�Mһ�����_��T2DM���|��׃�����c�����γ��½������������ӡ����Ļ��Ȍ�180������T2DMŮ�Ի���(����OP����65������OP����115��)��OP���PΣ�U�����M��logis.tic�ؚw�������о��Y���l�F�����̡��w�|��ָ��(BMI)������Ů��T2DM���߰l��OP�Ī���Σ�U���أ����S�������̵����ӣ�OP�l�������ӡ������о���T2DM2�M�c1�M���������g���Լ��ء�Ѫ�}��Ѫ�ס�HbAlc��25һ�u�S����D3�ϟo���@�yӋ�W���PINP��PICP��ˮƽ�t���@����T2DM1�M��TrACP-5b�t����T2DM1�M���Ҳ�����нyӋ�W���x(P<0.05��P<0.01)���@��ʾ�S�������̵ļ��L�����γ�ˮƽ���ͣ����������ӣ����c���̳ʬF�������P�ԣ������팦OP����Ӱ푡�T2DM4�MPINP��PICP���@����3�M������ڽyӋ�W���x(P<0.05��P<0.01)����ʾѪ�ǿ��Ʋ��ѿɽ����|�γ����ʣ��@�����c��Ѫ�Ǖ��ڼ���ˮƽ���ƳɹǼ����ķֻ��c��ֳ���ڷ���ˮƽ�p��I���zԭ���ӵı��_���PJ����25.�u�S����D3��2�M�g�o�yӋ�W������]����������Բ���ǰ�ߣ�ͬ�r�c�ӱ����^С���P��T2DM3��4�M֮�g��Ѫ�}��Ѫ��ˮƽ�o���@�yӋ�W�����TrACP-5b���ڽyӋ�W���x(P<0.05)�����]�c�^�l�Լנ����ٹ��ܿ��M(���Կ�)���¼נ����ټ���(PrH)��������a���Ĵ������P���@�Mһ�����M�˹����գ�Ӱ��˹Ǵ��xˮƽ������ʷԽ�L���Ǵ��x��Ӱ�Խ�������飺�L�ڵ�������ʹ�}���״��x�Ɂy��u���أ������}��й�������^�l�Լ��Կ����e�ǻ��������I���r���I���ܜp�ˣ�ʹ�S����D3��ȱ����B������c�}���՜p�٣�Ѫ�}���ͣ��̼�PTH�������ӣ�ʹ�������������S������ʷ�����L���ȍu����Խ��Խ����ȍu�ط��ڲ��㣬�ȍu�ط��ڵIJ����ֿ�ͨ�^��N;��Ӱ푹Ǵ��x�����������C�ƣ�(1)�ȍu���ڹǴ��x�^���п�ͨ�^�ɹǼ���������ڵ��ȍu�����w���̼��ɹǼ������յĺϳɣ��Ķ����M���zԭ�ĺϳ����ӹ��}���e¨�������ȍu��ȱ���Ɍ��¹ǻ��|������D�Q�½����ǻ��|�ֽ⣬�}�}�Gʧ������OP;(2)���m��Ѫ�ǿ����ƳɹǼ�������ֳ����׃�ɹǼ�����PTH��25-�u�S����D3�ķ����ԣ������¹���ϵ�y�ȵ��ǡ������|��I���zԭ�ϳɜp��¨��
�����҂��ڌ�����T2DM���ߵ��\���У����ӏ���������OP���P�������z�y���ȣ�����ȡ�������Ѫ�ǡ�����ʹ��PTH���S����D���Ƅ����M�}���e�����Ӿ�DO�l��������������|����
SCISSCIAHCI